糖尿病網膜症は自覚症状なしで進行!失明を防ぐ検査頻度と早期発見のポイント
- 2026年2月9日
- 眼科
 糖尿病網膜症とは・・・失明リスクのある合併症
糖尿病網膜症とは・・・失明リスクのある合併症
糖尿病と診断されたら、目の健康にも注意が必要です。
「糖尿病網膜症」は、糖尿病腎症・神経障害とともに糖尿病の三大合併症のひとつで、日本における中途失明原因の第2位を占めています。血糖値が高い状態が続くことで、網膜の細い血管が少しずつ損傷を受け、変形したりつまったりすることで発症します。
最も注意すべき点は、初期段階では自覚症状がほとんどないということです。見え方に変化がないため、「まだ見えるから大丈夫」と自己判断してしまうケースが少なくありません。しかし、症状が現れた時にはすでに進行している可能性が高く、治療が困難になることもあります。
糖尿病患者における糖尿病網膜症の有病率は15.0~23.0%とされており、血糖コントロール(HbA1c)が不良であったり、糖尿病を患っている期間が長いほど頻度が高くなります。HbA1cが8%以上で罹患期間が10年であると、4割以上の人が糖尿病網膜症を発症するというデータもあります。
糖尿病網膜症の進行段階・・・三つのステージ
糖尿病網膜症は、進行の程度により大きく三段階に分類されます。
単純糖尿病網膜症(初期段階)
初期の糖尿病網膜症では、細い血管の壁が盛り上がってできる血管瘤(毛細血管瘤)や、小さな出血(点状・斑状出血)が最初に現れます。
蛋白質や脂肪が血管から漏れ出て網膜にシミ(硬性白斑)を形成することもありますが、血糖値のコントロールが良くなれば改善することもあります。この時期には自覚症状はほとんどありません。
増殖前糖尿病網膜症(中期段階)
単純網膜症より一歩進行した状態です。
細い網膜血管が広い範囲で閉塞すると、網膜に十分な酸素が行き渡らなくなり、足りなくなった酸素を供給するために新しい血管(新生血管)を作り出す準備を始めます。血管の障害が繰り返されることで血管壁が厚くなり、血管が狭くなったり、つまったりして血流が悪い部分の細胞が変化してシミのように見える軟性白斑もあらわれます。
この時期になるとかすみなどの症状を自覚することが多いのですが、全く自覚症状がないこともあります。増殖前糖尿病網膜症では、多くの場合、網膜光凝固術を行う必要があります。
増殖糖尿病網膜症(重症段階)
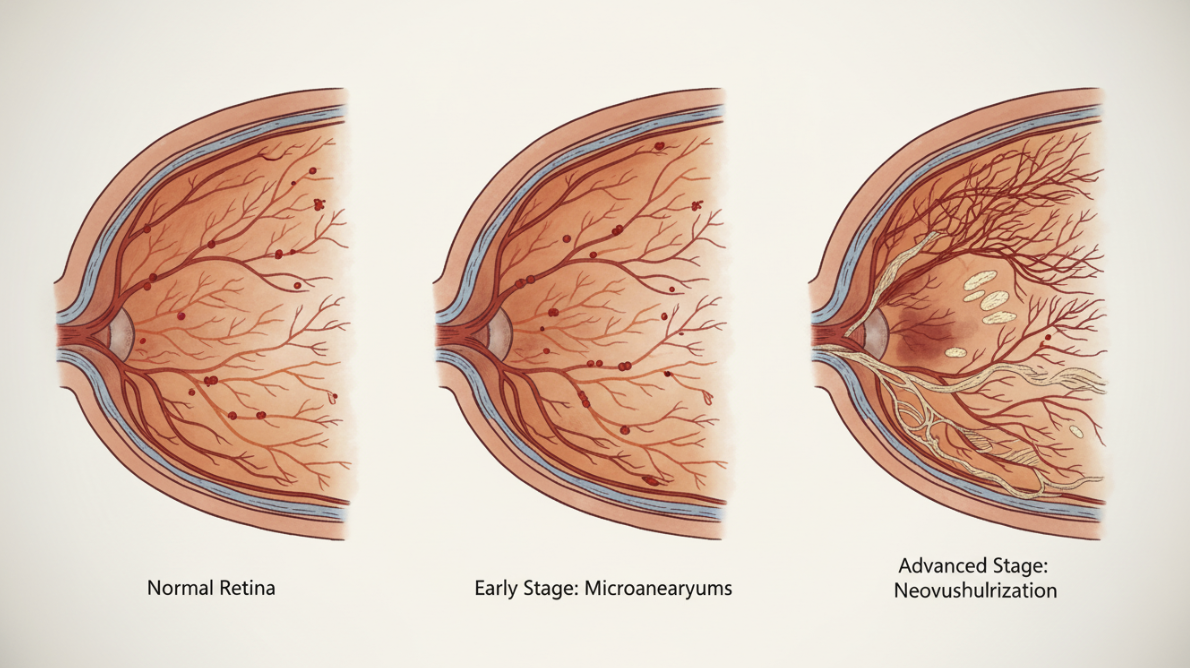
進行した糖尿病網膜症で重症な段階です。
新生血管が網膜や硝子体に向かって伸びてきます。新生血管の壁が破れると、硝子体に出血することがあります。硝子体は眼球の中の大部分を占める透明な組織ですが、ここに出血が起こると、視野に黒い影やゴミの様なものが見える飛蚊症と呼ばれる症状を自覚したり、出血量が多いと急な視力低下を自覚したりします。
また、増殖組織といわれる線維性の膜が出現し、これが網膜を引っ張って網膜剥離(牽引性網膜剥離)を起こすことがあります。この段階の治療には、手術を必要とすることが多くなりますが、手術がうまくいっても日常生活に必要な視力の回復が得られないこともあります。
この時期になると血糖の状態にかかわらず、網膜症は進行してゆきます。特に年齢が若いほど進行は早く、注意が必要です。
糖尿病黄斑浮腫・・・どの段階でも起こりうる合併症
黄斑は網膜の中心にあり、ものを見るために最も重要な部分です。
「糖尿病黄斑浮腫」は、黄斑付近に毛細血管瘤などが多発したり血液成分が染み出たりするなどの理由により、黄斑にむくみを生じた状態です。単純網膜症の段階でも起こることがあり、視力が低下してしまいます。
網膜の血管に瘤(こぶ)ができたり、血管から血液中の成分が漏れ出すなどして発症します。血液中の成分が網膜内にたまるため、物が見えづらくなります。糖尿病網膜症のいずれの段階であっても糖尿病黄斑浮腫を合併することがありますが、そのリスクは進行するほど高くなります。
糖尿病黄斑浮腫に伴う視力低下には、VEGF(血管内皮増殖因子)という物質が関与しています。そのため、VEGFの働きを抑える薬を目に注射する抗VEGF薬治療が行われるようになってきました。そうすることで、新生血管や血管成分の漏れを抑えることができます。
失明を防ぐための検査頻度・・・定期受診が最重要
糖尿病網膜症による視力障害や失明の最大の原因は、眼科を受診せずに適切な治療が行われないことです。
糖尿病と診断された人は、異常がなくても年に1度は眼科を受診して検査を受ける必要があります。初期の段階では自覚症状が何もないため、そのことが治療の開始を遅らせる原因になっています。
推奨される受診間隔
糖尿病網膜症の進行度に応じて、以下のような受診間隔が推奨されています。
- 糖尿病(網膜症なし):1回/1年
- 単純糖尿病網膜症:1回/6か月
- 増殖前糖尿病網膜症:1回/2か月
- 増殖糖尿病網膜症:1回/1か月
眼科主治医と相談し、適切な受診を行うことが大切です。症状の有無に関係なく検診を受けるようにしてください。
眼科で行われる主な検査

糖尿病網膜症や糖尿病黄斑浮腫を診断するため、もしくは治療の経過をみるために、主に次のような検査が行われます。
視力検査では、指定の距離から視力検査表を片眼ずつ見て、どの大きさまで見えるか調べます。見えにくい場合は、検査表に近づいて測定します。
眼底検査では、目の奥に光をあてて網膜を直接観察します。網膜の血管の様子、出血や黄斑のむくみ(浮腫)の状態を見ることができます。
OCT検査(光干渉断層計)による検査も増えています。これは、網膜の断面を映し出し、糖尿病網膜症に合併する黄斑浮腫など、黄斑の異常を調べる検査です。造影剤を使わない検査なので、患者の体への負担はほとんどありません。
造影検査では、造影剤を腕から注射し、眼底の血管の異常を調べます。
糖尿病網膜症の悪化リスク因子・・・知っておくべきポイント
糖尿病網膜症の発症や進行には、いくつかのリスク因子が関与しています。
糖尿病罹病期間が長いほど網膜症の有病率、重症度は増加します。また発症時の年齢が若いほど重症度が上がるといわれています。重症低血糖は網膜症の発症率を上げるといわれます。
その他のリスク因子として、以下が挙げられます。
- 高血圧(とくに収縮期高血圧)
- 脂質異常症
- 腎機能低下(微量アルブミン尿の増加やeGFRの低下)
- 喫煙
- 妊娠
近年の研究では、「夜型」の生活リズムを送っている「夜型クロノタイプ」の2型糖尿病を有する人では血糖マネジメントが悪化しやすく、糖尿病網膜症の発症・進展リスクが高いことも明らかになっています。夜型の人は夜遅くまで光を浴び、食事も遅く、身体活動量が少ない傾向があり、長期的に血糖マネジメントが悪化する傾向にあります。
糖尿病網膜症の治療方法・・・段階に応じた適切な対応
糖尿病網膜症の治療は進行度合いによって異なります。
血糖コントロール(初期段階の基本治療)
初期の糖尿病網膜症の場合、糖尿病の治療と同じく最も重要なのが血糖コントロールです。
良好な血糖コントロールを行うことで進行を抑えることが可能です。指標となるHbA1cを7.0%未満に維持し、同時に高血圧、脂質異常症を治療すれば、単純網膜症の段階では進行を抑えられます。
網膜光凝固術(レーザー治療)
症状が進行した場合は、網膜にレーザーを照射して、出血や白斑、もろく出血しやすい新生血管の発生を防ぐためのレーザー光凝固術を行います。
網膜光凝固術にはレーザーが用いられ、通常は通院で行います。主に網膜の酸素不足を解消し、新生血管の発生を予防したり、すでに出現してしまった新生血管を減らしたりすることを目的として行います。
この治療で誤解を生みやすいのは、今以上の網膜症の悪化を防ぐための治療であって、決して元の状態に戻すための治療ではないということです。網膜光凝固術は早い時期であればかなり有効で、将来の失明予防のために大切な治療です。
抗VEGF薬治療(硝子体注射)
糖尿病黄斑症が原因で視力が低下した人に行う治療です。
目の中を消毒して、細い針で白目のところに注射します。点眼の麻酔を使用するため、痛みは一瞬チクッと感じるだけです。治療の効果を高めるため、月に1度3回程度続ける方、数カ月に1度続ける方など治療頻度や回数はさまざまです。
硝子体手術(重症例への対応)
レーザー治療で網膜症の進行を予防できなかった場合や、すでに網膜症が進行して網膜剥離や硝子体出血が起こっている場合に行われる手術です。
眼の中の出血を止め、異常な組織を取り除いたり、はがれた網膜を元に戻したりします。
日常生活で気をつけること・・・予防と管理のポイント
糖尿病網膜症の発症を防ぐためには、日常生活での継続的な取り組みが大切です。
血糖コントロールの徹底
HbA1cの適切な管理と定期的な通院が大切です。
ただし、血糖値が高い方が自己判断で厳しい血糖コントロールをするのは危険ですので、かならず医師の指示のもと行ってください。急激な血糖変動を避けることが重要です(急激なコントロールは眼に悪影響を与えます)。
生活習慣の改善

バランスの良い食生活、適度な運動、十分な睡眠を心がけることが重要です。
研究によれば野菜・果物・魚、地中海食は網膜症の予防に影響し、またビタミンD欠乏は増悪に関与すると考えられています。禁煙も重要な予防策です。
包括的な健康管理
血糖のみでなく、血圧や脂質なども包括的にコントロールしていくことが大切です。
高血圧(とくに収縮期高血圧)や脂質異常症は糖尿病網膜症の悪化リスク因子となるため、これらの管理も重要です。
生活リズムの改善
夜型の生活リズムは糖尿病網膜症のリスクを高める可能性があります。
クロノタイプを改善することは単なる生活習慣の見直しにとどまらず、糖尿病網膜症の発症・進展の予防や糖代謝の改善のために有効な手段となる可能性があります。
幕張久木元眼科での一般眼科診療・・・地域のかかりつけ眼科として
幕張久木元眼科では、糖尿病網膜症をはじめとする網膜疾患に対して、丁寧な診察と適切な検査を通じて診断・治療を行っています。
当院では、フルオレセイン染色などの検査を行い、ドライアイのタイプ(涙液分泌低下型・蒸発亢進型)を見極めたうえで、症状に応じた治療を提案しています。また、飛蚊症については、散瞳検査や眼底検査を通じて原因を正確に評価し、経過観察でよいものか、早急な治療が必要かを判断しています。
レーザー治療で対応可能な場合は日帰り治療を行い、手術が必要と判断される場合には、速やかに連携医療機関へ紹介する体制を整えています。
検査結果や治療方針については、できる限り分かりやすく説明し、患者が自身の目の状態を理解したうえで治療に臨めるよう心がけています。目の症状は軽く感じられても、背景に疾患が隠れているケースも少なくないため、念のため受診したいという段階からでも安心して相談できる体制を整えています。
一時的な症状の改善だけでなく、将来の視機能を守ることを重視した診療を行っていることが当院の特徴です。
まとめ・・・失明を防ぐために今できること
糖尿病網膜症は、初期段階では自覚症状がほとんどないため、定期的な眼科受診が何よりも重要です。
糖尿病と診断されたら、まず眼科を受診して、異常がなくても年に1度は検査を受けるようにしましょう。症状が現れてからでは進行している可能性が高く、治療が困難になることもあります。
血糖コントロールの徹底、生活習慣の改善、包括的な健康管理を継続することで、糖尿病網膜症の発症を防ぐことができます。また、発症しても進行をゆるやかにすることが期待できます。
「まだ見えるから大丈夫」という自己判断は危険です。
目の不調を「いつものこと」で終わらせず、信頼できる眼科で定期的に検査を受けることが、将来の視力を守るための最善の方法です。幕張久木元眼科では、地域のかかりつけ眼科として、安心して受診いただける診療体制を整えています。
糖尿病をお持ちの方は、ぜひ一度ご相談ください。
著者情報
幕張久木元眼科 院長 久木元 延行

経歴
獨協医科大学 医学部医学科卒業
東京医科歯科大学病院 臨床研修医
東京医科歯科大学 眼科学講座 入局
東京都立広尾病院 眼科
東京医科歯科大学病院 眼科
東京都立多摩総合医療センター 眼科
東京医科歯科大学病院 眼科
– 白内障・屈折矯正外来 主任
– 糖尿病網膜症専門外来
– 医療安全管理リスクマネージャー
幕張久木元眼科開院
資格
日本眼科学会認定眼科専門医
水晶体嚢拡張リング認定医
難病指定医
ボトックス認定医(眼瞼痙攣、斜視)
光線力学療法認定医
所属学会
日本眼科学会
日本眼手術学会
日本白内障屈折矯正学会
日本網膜硝子体学会
日本糖尿病眼学会